Chlamydia trachomatis y su relación con la infertilidad femenina
Según datos de la OMS (WHO, 2019), hay más de un millón de contagios de enfermedades de transmisión sexual en el mundo cada día. La mayor incidencia reside solamente en ocho patógenos. Algunas de las ETS más frecuentes son la sífilis, gonorrea, clamidia y tricomoniasis, y tienen cura. Sin embargo, la hepatitis B, el virus del herpes simple, el virus de la inmunodeficiencia humana y el virus del papiloma, no.
La infección por Chlamydia trachomatis es la infección bacteriana por transmisión sexual más común en el mundo (Malhotra, M. et al., 2013).
¿Cuáles son los efectos de esta bacteria en la mujer?
- Cervicitis mucopurulenta
- Enfermedad inflamatoria pélvica: entre el 20 al 30% de los casos se deben a la infección por Chlamydia (Malhotra, M. et al., 2013)
- Infertilidad por factor tubárico
- Complicaciones gestacionales como ruptura prematura de membranas, corioamnionitis, parto prematuro o infecciones neonatales como conjuntivitis o neumonía
Las infecciones crónicas, recurrentes o las reinfecciones son las situaciones más peligrosas. La recurrencia se debe a la presencia de un reservorio de Chlamydia en el bazo y los nódulos linfáticos (Malhotra, M. et al., 2013).
En términos reproductivos, una de las principales causas de esterilidad femenina es el factor tubárico siendo la forma más severa el hidrosálpinx. Está íntimamente relacionado con la infección por esta bacteria.
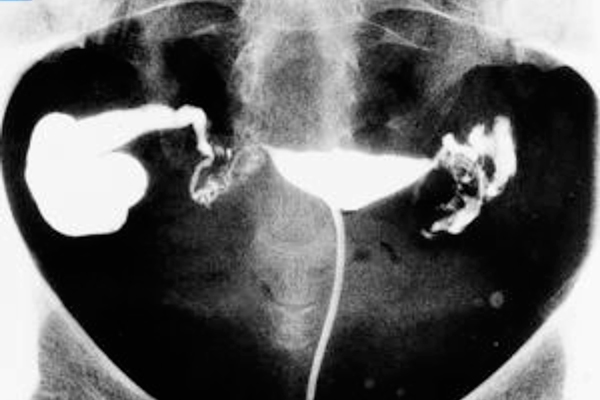
¿Qué es un hidrosálpinx?
Esta condición se define como una obstrucción distal de la trompa de Falopio con una dilatación de su luz y acumulación de líquido en su interior. Está demostrado que el hidrosálpinx, en ciclos de fecundación in vitro, está asociado con una reducción a la mitad de las tasas de embarazo. También con un descenso significativo en las tasas de implantación y un aumento en la tasa de aborto y de embarazo ectópico (Strandell, A. et al., 1994).
¿Cuáles son los mecanismos que ejercen este efecto negativo sobre la reproducción?
- Efecto embriotóxico: el líquido alojado en el hidrosálpinx ejerce un efecto negativo sobre el desarrollo embrionario.
- Efecto tóxico sobre la receptividad embrionaria: el líquido del hidrosálpinx produce una alteración en la expresión de ciertas sustancias relacionadas con el proceso de la implantación.
- Efecto mecánico: el líquido del hidrosálpinx puede arrastrar a los embriones o simplemente interponerse entre el endometrio y el embrión impidiendo su implantación.
- Aumento de la contracción uterina: el gradiente de presiones originado por la acumulación de líquido aumentaría la contractilidad uterina.
¿Cómo se diagnostica esta patología?
- Histerosalpingografía: esta técnica radiológica se basa en introducir un medio de contraste líquido a través del cuello uterino. Así es posible observar la permeabilidad tubárica mediante rayos X. Es muy útil en el diagnóstico de esta patología en concreto. Permite detectar hasta un hidrosálpinx de tamaño reducido.
- Ecografía transvaginal: método de diagnóstico por imagen basado en ultrasonido que emplea un transductor vaginal. Sólo nos permite diagnosticar hidrosálpinx de gran calibre o, en todo caso, de forma indirecta al observar líquido en la cavidad endometrial.
- Laparoscopia diagnóstica: procedimiento quirúrgico que permite acceder al interior del abdomen y de la pelvis a través de una incisión mínima desde el ombligo. Una cámara permite visualizar todas las estructuras y comprobar si fluye el contraste a través de las trompas.
- Salpingoscopia: permite evaluar la mucosa tubárica por vía laparoscópica.
¿Cuál es el tratamiento?
- Salpinguectomía: resección y extracción de la trompa uterina. Es el tratamiento de elección en hidrosálpinx de gran tamaño.
- Cirugía reparadora: se emplea en casos leves donde la mucosa tubárica no está afectada. Sin embargo, requiere un equipo quirúrgico altamente especializado e incrementa la tasa de embarazo ectópico.
- Cirugía paliativa: se indica cuando la pelvis impide un acceso correcto a la trompa. Se basa en el sellado de las trompas.
- Punción y drenaje: se realiza de manera ecoguiada y parece que no tiene un efecto positivo a nivel reproductivo, sino que incluso aumenta el riesgo de complicaciones.
- Tratamiento antibiótico: se indica regularmente debido a su relación con la infección por Chlamydia.

¿Cuál es nuestro papel con respecto a esta patología?
Es cierto que la infección por Chlamydia se suele detectar precozmente debido a la presencia de secreciones vaginales anormales. Sin embargo, en el 70 a 80% de las mujeres es asintomática. Esto deriva en complicaciones como la salpingitis, endometritis, enfermedad pélvica inflamatoria, embarazo ectópico e infertilidad ligada al factor tubárico (Malhotra, M. et al., 2013). Como profesionales de la reproducción asistida, debemos saber detectar esta patología a través de una simple citología y cultivo microbiológico. Además, hay que saber tratar sus complicaciones con una clara implicación en la esterilidad femenina.
¿Quieres saber más sobre las enfermedades de transmisión sexual y su relación con la reproducción?
- Máster Oficial en Biotecnología de la Reproducción Humana Asistida
- Máster Oficial en Biología y Tecnología aplicada a la Reproducción Humana Asistida
- Máster Propio sobre la Base Teórica y Procedimiento de Laboratorio en la Reproducción Asistida
- Prácticas personalizadas



